Saranno utilizzati in due test clinici negli Stati Uniti per valutare se riducano il rischio di morte per gli uomini, visto che sono più a rischio delle donne.
Due ospedali degli Stati Uniti hanno avviato test clinici contro la COVID-19: trattare i pazienti di sesso maschile con ormoni femminili per aiutarli a contrastare il coronavirus. Nei casi più seri, infatti, la malattia ha esiti gravi e può causare la morte soprattutto tra gli uomini. Le cause di questa differenza non sono ancora completamente chiare, ma i medici di un ospedale di New York e di uno di Los Angeles vogliono capire se gli ormoni abbiano un ruolo e in quale misura. Seppur condotti su un numero limitato di pazienti, i due test clinici potrebbero fornire nuovi spunti ed elementi per comprendere meglio le infezioni causate dal virus.
Uno dei due test è stato avviato presso l’ospedale dell’Università Stony Brook di Long Island, nello stato di New York, dove si è iniziato a chiedere ai pazienti di partecipare su base volontaria, con l’obiettivo di raccogliere 110 partecipanti. Il reclutamento avviene nel pronto soccorso, all’arrivo di persone con sintomi che facciano sospettare una COVID-19 (febbre, tosse secca, difficoltà respiratorie) o con una diagnosi di laboratorio già effettuata. L’obiettivo è di selezionare casi con sintomi importanti, ma non tali da rendere necessaria l’intubazione.
Al test clinico possono accedere sia adulti di sesso maschile, sia donne con un’età superiore ai 55 anni, quindi verso la menopausa e con bassi livelli di estrogeni, i principali ormoni sessuali femminili. A metà dei partecipanti sarà fatto indossare un cerotto che diffonde estradiolo, un estrogeno prodotto dalle ovaie e che viene spesso impiegato per ridurre i sintomi dovuti alla menopausa. L’altra metà farà invece da gruppo di controllo, per verificare le differenze cliniche tra chi riceve gli estrogeni e chi no.
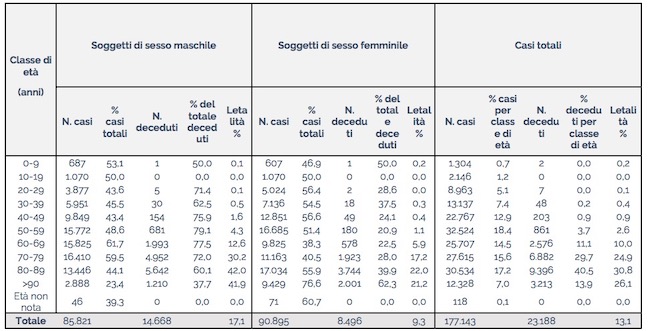
Le donne sopra i 55 anni sono comprese nel test per capire meglio quanto incidano i fattori ormonali sulla gravità dei sintomi della COVID-19. Durante la menopausa gli estrogeni sono meno presenti, e questo sembra quindi contraddire in parte l’assunto sul ruolo degli ormoni: se avessero un peso così rilevante, la letalità tra le donne con COVID-19 non dovrebbe differenziarsi sensibilmente da quella degli uomini. Invece anche le donne anziane si mostrano meno soggette agli effetti del coronavirus, una circostanza rilevata in tutti i paesi. In Italia, per esempio, nella fascia di età tra i 70 e i 79 anni il tasso di letalità degli uomini è del 30 per cento circa, contro il 17 per cento delle donne.
(Istituto Superiore di Sanità)
L’altro test clinico è condotto invece presso il Cedars-Sinai Medical Center di Los Angeles ed è stato progettato su una scala più piccola, con 40 partecipanti, tutti di sesso maschile. La sperimentazione è aperta unicamente ai pazienti ricoverati nell’ospedale e con sintomi tra lievi e moderati, senza particolari malattie preesistenti. A 20 di loro saranno somministrate quotidianamente per 5 giorni due dosi di progesterone, altro ormone sessuale, mentre gli altri 20 costituiranno il gruppo di controllo.
Durante il periodo di test, i medici verificheranno le condizioni di salute dei pazienti, rilevando eventuali cambiamenti nei loro sintomi. La scelta del progesterone invece degli estrogeni come nel test a New York è derivata dal fatto che in alcuni studi si è notato un influsso del progesterone sul sistema immunitario e i meccanismi che utilizza per provocare le infiammazioni (che servono per distruggere le cellule infette, ma che in particolari circostanze possono finire fuori controllo e causare seri problemi, come avviene nei pazienti gravi con COVID-19). Il progesterone potrebbe quindi ridurre la risposta immunitaria, rendendo meno gravi le sindromi respiratorie dovute alla malattia.
Da alcune ricerche, gli estrogeni sembrano avere un effetto sulle ACE2, un tipo di proteina presente nella membrana delle cellule di molti tessuti del nostro organismo. L’attuale coronavirus riesce a sfruttare questa proteina per eludere le difese della cellula, riuscendo a iniettarvi all’interno il suo codice genetico (RNA) e a sfruttare i meccanismi cellulari per produrre nuove copie, che infettano poi altre cellule facendo aumentare l’infezione virale. L’ACE2 è regolata diversamente tra soggetti di sesso femminile e maschile. In test condotti su cavie di laboratorio, i ricercatori hanno notato che gli estrogeni possono ridurre la presenza della proteina in tessuti specifici (come quelli dei reni), e quindi lo stesso potrebbe avvenire negli esseri umani.
Non tutti sono comunque convinti dell’approccio seguito dalle due ricerche, considerato che molte pazienti in menopausa si mostrano comunque meno esposte al rischio di sintomi gravi da COVID-19 rispetto agli uomini. Lo stesso ruolo degli ormoni nella regolazione del sistema immunitario non è ancora compreso totalmente, e questo si riflette sulle opportunità di sfruttarne i meccanismi.
Per avere risultati rilevanti dai due studi sarà necessario attendere qualche mese, e non è detto che si possano ottenere evidenze scientifiche utili contro la COVID-19. La somministrazione per un limitato periodo di tempo di ormoni sessuali femminili negli uomini non comporta comunque particolari rischi, quindi i test clinici possono essere condotti senza particolari preoccupazioni, considerata anche la costante assistenza da parte dei medici.
A oggi non esiste una cura contro la COVID-19 e non c’è un vaccino: i trattamenti disponibili sono per lo più orientati a rallentare l’infezione nell’organismo, offrendo più tempo al sistema immunitario per imparare a riconoscere il coronavirus e a sbarazzarsene. Nei casi più gravi la malattia rende necessaria l’intubazione per diversi giorni, con forti stress per i pazienti. I farmaci sperimentati finora hanno l’obiettivo di ridurre l’infiammazione e la replicazione del virus, ma non si mostrano efficaci in tutti i pazienti. Anche per questo motivo si stanno moltiplicando studi e test clinici su altri farmaci, pensati per altre malattie, ma che potrebbero offrire qualche beneficio anche contro la COVID-19. Altre soluzioni sperimentali riguardano l’impiego di trasfusioni di sangue dai convalescenti ai pazienti gravi, per favorire la loro risposta immunitaria.