Capirlo è fondamentale per decidere come e in che misura ridurre le restrizioni per tornare a lavorare, o a uscire a cena al ristorante.
Erin Bromage è un biologo, si occupa di immunologia e insegna presso l’University of Massachusetts, Dartmouth, negli Stati Uniti. Da qualche giorno un suo articolo divulgativo dedicato alle modalità di diffusione del coronavirus ha ottenuto grandi attenzioni e apprezzamenti, compresi quelli del New York Times, per avere spiegato in modo accessibile quali siano i rischi nell’allentare le restrizioni che diversi governi hanno imposto per rallentare la diffusione del contagio. Il suo post è stato visto più di 10 milioni di volte e aiuta a farsi meglio un’idea non solo di cosa potrebbe accadere, una volta attenuate le limitazioni, ma anche del perché alcuni luoghi di aggregazione sono più a rischio di altri.
Sulla base delle indagini epidemiologiche condotte in diversi paesi, sappiamo che il principale luogo di contagio sono le abitazioni, dove un infetto contagia le altre persone vivendo a stretto contatto con loro. È invece più complicato determinare con certezza come sia stata contagiata la prima persona infetta. Molti ritengono che il luogo di principale contagio possa essere il supermercato, un ambiente condiviso con molte persone e con numerose possibilità di toccare superfici che potrebbero essere contaminate. Bromage spiega invece che i dati dicono quasi sempre un’altra cosa, con diversi altri contesti più a rischio, e che dipendono dalle modalità di diffusione del coronavirus.
Come si diventa infetti
In generale, un contagio da virus si verifica quando si viene esposti a una certa dose di particelle virali (virioni), cioè i virus nella loro forma al di fuori degli organismi. Non è semplice stabilire quante particelle siano necessarie per avviare un’infezione, ma si possono fare stime abbastanza accurate. Per i coronavirus che causano la MERS e la SARS (una malattia respiratoria causata da un virus con cose in comune con l’attuale coronavirus) si stima che siano necessarie un migliaio di particelle virali, e che lo stesso valga per il coronavirus che causa la COVID-19. È una stima ritenuta affidabile, ma che richiederà ulteriori ricerche e approfondimenti per essere confermata.
Ci sono molti modi in cui si può venire a contatto con mille particelle virali: possono essere inalate se qualcuno starnutisce a breve distanza da noi, oppure se ci tocchiamo la faccia dopo avere passato le mani su superfici sulle quali era presente il coronavirus. Si può rimanere infetti sia nel caso in cui si venga esposti a mille particelle in una volta sola sia nel caso in cui – in breve tempo – si ripetano operazioni che portano a un accumulo di virioni, fino a superare la soglia che rende possibile l’infezione vera e propria.
Sulla base degli studi realizzati finora, Bromage scrive che i bagni possono essere considerati tra i luoghi più a rischio per la diffusione del coronavirus: sono pieni di superfici che vengono inevitabilmente toccate da chi li utilizza, e sulle quali si potrebbero quindi accumulare molti virioni. La loro diffusione avviene sia tramite le superfici sia tramite le goccioline (droplet) che si sollevano in particolari circostanze, per esempio quando si attiva lo sciacquone. Per questo viene consigliato di utilizzare i bagni pubblici con grande cautela, in attesa di avere valutazioni del rischio più precise.
Respiro, tosse e starnuti
Con un solo colpo di tosse si producono fino a 3mila droplet che possono essere proiettati a diversi metri di distanza da chi tossisce, a una velocità di circa 75 chilometri orari. Le gocce più grandi ricadono quasi subito al suolo, perché più pesanti, mentre le altre possono rimanere sospese più a lungo e quindi diffondersi più facilmente nei luoghi chiusi, dove c’è un minore ricambio di aria.
Nel caso di uno starnuto, i droplet prodotti possono essere circa 30mila, con una velocità che in alcuni casi supera i 300 chilometri orari. A differenza della tosse, la dimensione delle goccioline è più piccola e questo contribuisce a far coprire loro distanze più grandi.
Bromage scrive che i droplet prodotti con la tosse o uno starnuto da una persona infetta possono contenere fino a 200 milioni di particelle virali. È bene specificare che i virioni viaggiano nelle gocce di saliva e muco proiettate con tosse, starnuti e (in misura molto minore) con il respiro: il coronavirus non circola di suo liberamente nell’aria, si trova in sospensione solo nel caso in cui qualcuno lo abbia emesso e ci rimane per poco tempo. È inoltre difficile stabilire quante persone siano contagiate respirando i droplet, rispetto a quelle che diventano infette dopo avere toccato superfici contaminate ed essersi poi portate le mani alla faccia.
Quando espelliamo l’aria con la respirazione produciamo tra i 50 e 5mila droplet a velocità molto inferiori rispetto a quelli prodotti con tosse e starnuti: ricadono rapidamente a terra, senza rimanere in sospensione. Inoltre, con l’espirazione non espelliamo quantità significative di materiale dalle vie respiratorie profonde, dove si accumulano le maggiori riserve del coronavirus. La carica virale dei respiri è quindi molto bassa, almeno basandosi sull’esperienza con altri virus come quelli dell’influenza stagionale (che non hanno nulla a che fare con l’attuale).
In una stanza
Nel caso in cui una persona starnutisca o tossisca emettendo 200mila particelle virali, c’è chiaramente un rischio maggiore per un ipotetico interlocutore di ricevere in un colpo solo un migliaio di virioni sufficienti per portare a un contagio. Seppure minore, il rischio rimane anche se ci si trova in un altro punto della stanza rispetto a chi ha starnutito: i droplet che ha prodotto restano in sospensione nell’aria per qualche minuto e potrebbero essere respirati ugualmente da un’altra persona.
Se si entra in una stanza di piccole dimensioni, dove una persona positiva al coronavirus ha appena starnutito, c’è quindi il rischio di rimanere infetti dopo avere fatto qualche respiro. Questa eventualità diventa molto più remota nel caso in cui la persona infetta respiri normalmente, ma non tossisca o starnutisca: in questo caso non sarebbero sufficienti pochi minuti per ricevere la quantità minima di virioni per avviare l’infezione, ma fino a un’ora ipotizzando che in media l’infetto emetta 20 particelle virali al minuto e che per assurdo siano tutte inalate.
Nel caso di una riunione di lavoro, il rischio potrebbe essere più alto, perché parlando si emettono fino a dieci volte i droplet che si emettono respirando in silenzio. Le particelle virali sarebbero circa 200 al minuto e potrebbero quindi essere sufficienti alcuni minuti per infettare il proprio interlocutore (se entrambi non adottassero precauzioni). Per questo chi si occupa del tracciamento dei contatti dovrebbe sempre chiedere ai nuovi infetti non solo un elenco delle persone viste nei giorni precedenti, ma anche il tempo trascorso con loro e l’eventualità di avere parlato per almeno dieci minuti con alcuni privi di protezioni.
Quando si è contagiosi
L’attuale coronavirus è piuttosto contagioso e parte della sua capacità di diffondersi facilmente è dovuta al fatto che in molti casi comporta sintomi lievissimi, al punto da non rendersi conto di essere malati. Gli infetti con pochi o nessun sintomo mantengono quindi una vita sociale attiva, e inconsapevolmente diventano la fonte di contagio per molte altre persone. Alcune ricerche hanno inoltre rilevato come molti infetti fossero contagiosi già nei cinque giorni precedenti all’insorgenza di chiari sintomi da COVID-19.
Le persone infette non emettono sempre la stessa quantità di particelle virali: la loro contagiosità varia a seconda della carica virale, cioè di quanto sia diffusa l’infezione nel loro organismo. Il picco nella capacità di diffondere il coronavirus corrisponde di solito ai momenti poco prima di sviluppare chiari sintomi, e questo spiega perché molti infetti inconsapevoli contagino altre persone prima di praticare l’isolamento, quando scoprono di essere infetti perché si sono ammalati.
I luoghi del contagio
Tenendo a mente tutto questo, e il fatto che molti dettagli sulla trasmissione del coronavirus siano ancora da approfondire, si possono fare valutazioni sul rischio di contagio a seconda dei luoghi e delle circostanze. Bromage segnala come alcuni fatti di cronaca delle ultime settimane aiutino a farsi un’idea sui luoghi a più alto rischio.
Dopo le case di riposo, in cui vivono persone anziane deboli e quindi più esposte alla COVID-19, i casi di contagio più consistenti sono avvenuti nelle carceri, nei luoghi di culto e sul posto di lavoro. Più in generale, come prevedibile, in luoghi chiusi, con uno scarso ricambio di aria e con un’alta concentrazione di persone.
Negli Stati Uniti il caso più emblematico delle dinamiche di contagio è quello degli impianti dove si macellano e selezionano le carni a scopo alimentare. Gli operatori trascorrono ore in ambienti rumorosi dove si deve parlare ad alta voce per comunicare, in stanze refrigerate e con un certo grado di umidità, che favoriscono la conservazione delle particelle virali. In 23 stati sono finora stati rilevati 115 casi di contagio in altrettanti stabilimenti, con almeno 5mila persone contagiate e 20 morti rilevati.
Ristoranti
I primi studi epidemiologici sulla diffusione del coronavirus in ambienti chiusi e molto frequentati, come i ristoranti, non sono promettenti. Bromage cita un’analisi realizzata sulla base del tracciamento dei contatti di chi era stato a cena con una persona, che in seguito aveva scoperto di essere infetta.
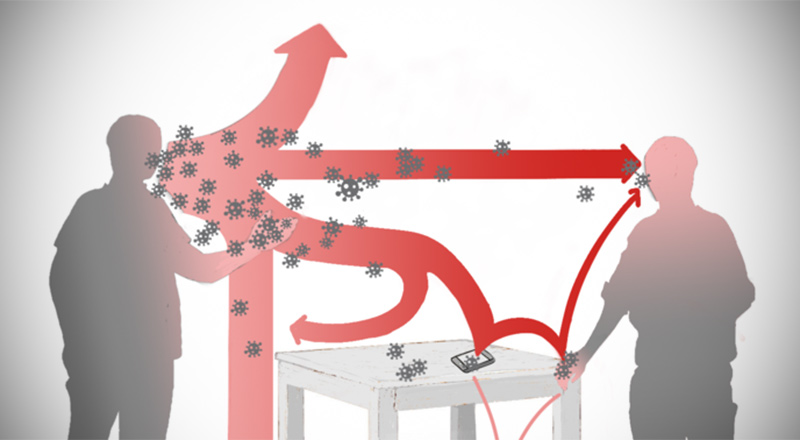
Come mostra lo schema, la persona infetta (A1) era a tavola con 9 amici per una cena durata circa 90 minuti. A1 non aveva sintomi, quindi rilasciava nell’aria i droplet con la normale respirazione, e questi erano poi trasportati da destra a sinistra (rispetto all’orientamento dello schema) dal sistema di ventilazione del ristorante. Circa la metà delle persone a tavola con l’infetto ha sviluppato i primi sintomi della COVID-19 entro una settimana dalla cena.
Sono rimaste infettate anche tre persone su quattro in un tavolo adiacente (B), che si trovava sottovento, rispetto al tavolo di A1 e al flusso d’aria generato dalla ventilazione del locale. Inoltre, altre due persone sono rimaste infette al tavolo sopravento (C), forse a causa di alcune turbolenze create dal sistema di ventilazione. I tavoli E ed F erano invece fuori portata, senza un’esposizione diretta al flusso d’aria del sistema di ventilazione, e nessuno dei commensali ha poi sviluppato sintomi.
Lavoro
Anche sul posto di lavoro i rischi possono essere consistenti. Bromage cita uno studio realizzato per ricostruire una catena dei contagi all’interno di un call center, e riassunto in questo schema.
Una sola persona infetta è andata al lavoro condividendo uno spazio con altri 216 impiegati. Nel corso di una settimana, 94 di questi sono stati contagiati (le sedie azzurre) e tutti tranne due hanno poi sviluppato sintomi della COVID-19. Dallo schema è evidente come il contagio abbia interessato quasi esclusivamente le postazioni da un lato dell’ufficio, a conferma che la condivisione di uno stesso spazio a poca distanza da un infetto possa fare la differenza.
Droplet e superfici
Sia nel caso del ristorante sia in quello del call center i droplet hanno sicuramente avuto un ruolo centrale nella diffusione del contagio, ma non possiamo stabilire con certezza se siano stati respirati direttamente. Entrambi i contesti prevedevano situazioni in cui si toccavano molti oggetti e superfici (bicchieri, posate, bottiglie, cestini del pane, tastiere del computer, microfoni, cuffie, maniglie e altri utensili, per citarne solo alcuni) sui quali potevano essersi depositati i droplet o per via diretta, o dopo che l’infetto si era tossito in una mano prima di toccare qualcosa.
Cerimonie e feste
Bromage cita poi un caso particolare di Chicago, per dimostrare come si possa avviare facilmente una catena dei contagi.
Bob (nome di fantasia) non sapeva di essere positivo al coronavirus e ha condiviso con due membri della sua famiglia alcuni piatti, presi con il take away, durante una cena durata circa tre ore. Il giorno dopo, Bob è andato a un funerale, ha abbraccio diversi membri della famiglia e altri conoscenti per esprimere le sue condoglianze. Entro quattro giorni entrambi i familiari con cui aveva condiviso il pasto si sono ammalati. Bob intanto ha partecipato a una festa di compleanno con nove altre persone, durata circa tre ore. Sette dei partecipanti si sono poi ammalati.
Solo qualche giorno dopo questi eventi Bob ha iniziato ad avere sintomi, tali da rendere necessario un suo trasferimento in ospedale, dove è morto dopo un breve ricovero. Ma la sua catena del contagio è proseguita.
Tre persone che avevano partecipato con lui alla festa di compleanno sono andate in chiesa, senza sapere di essere state contagiate, e rimanendo per diverso tempo a stretto contatto con altri fedeli hanno diffuso ulteriormente il coronavirus.
Stando al tracciamento dei contatti svolto sul caso di Chicago, Bob è stato da solo responsabile del contagio di 16 persone con età compresa tra 5 e 86 anni: tre di queste sono morte. (Naturalmente nelle catene del contagio intervengono altre variabili, che potrebbero avere contribuito a determinare questo esito.)
Semplice
I casi del ristorante, del call center e di Bob mostrano – insieme a tanti altri – quanto sia tutto sommato semplice che si diffonda il coronavirus. Tutti i casi citati hanno in comune di essersi verificati in luoghi al chiuso, con persone a stretto contatto e in contesti in cui si parla a voce alta, si canta, si urla o ci si passano oggetti gli uni con gli altri. Spiega anche perché i contagi siano più frequenti in casa, al lavoro, sui mezzi pubblici e nei ristoranti, rispetto ai supermercati dove tutto sommato ci sono meno interazioni dirette tra le persone.
Gli spazi offerti da molti supermercati sono inoltre ampi, i ricambi d’aria frequenti e il numero di clienti limitato, grazie alla pratica degli accessi contingentati. La combinazione di questi fattori rende il rischio di contagio basso, mentre rimane più rilevante per chi nei supermercati ci lavora.
Riaperture
La prospettiva di riprendere pienamente le attività lavorative e di ripristinare quelle dove avviene buona parte delle nostre interazioni sociali, come ristoranti e locali, non lascia tranquilli gli epidemiologi proprio per i maggiori rischi. Nei luoghi chiusi è più complicato praticare il distanziamento sociale e inoltre iniziano a esserci elementi a sufficienza per ritenere che la compresenza con infetti inconsapevoli, anche a metri di distanza, faccia aumentare considerevolmente il rischio di essere contagiati.
Il distanziamento fisico, scrive Bromage, è sostanzialmente pensato per ridurre l’esposizione tra contagiosi e sani negli ambienti esterni o per i brevi periodi in ambienti al chiuso, dove il poco tempo è la chiave: minore è, minore sarà il rischio di accumulare una quantità di virus tale da sviluppare un’infezione.
Con l’attenuazione delle misure restrittive sarà molto importante fare valutazioni attente degli ambienti chiusi in cui si lavora, o si incontrano gli amici. I fattori da tenere in considerazione devono essere:
• le loro dimensioni rispetto al numero di persone che li frequentano;
• la presenza di adeguati sistemi per il ricambio d’aria;
• il tempo di permanenza negli ambienti potenzialmente a rischio.
Soprattutto i datori di lavoro dovrebbero tenere in considerazione questi fattori, ripensando se necessario l’organizzazione degli spazi lavorativi che mettono a disposizione dei loro dipendenti. Un ufficio con un open space, per esempio, deve essere gestito in modo da ridurre il rischio, quindi con adeguati sistemi di aerazione, pannelli divisori e senza trascurare le pratiche del distanziamento fisico. Ambienti lavorativi che richiedono interazioni dirette costanti, magari in circostanze di alta rumorosità e in cui è necessario urlare per farsi sentire, sono da considerarsi più a rischio. Uno spazio lavorativo ben ventilato, con poche persone è invece a rischio più basso.
Infine, Bromage consiglia di rivedere parte delle proprie preoccupazioni per le interazioni all’aperto. Il passaggio nelle proprie vicinanze di un contagioso non implica che si venga contagiati, anche perché come abbiamo visto il processo deriva dalla quantità di particelle virali e dal loro accumulo in un breve periodo di tempo. Il rischio potrebbe essere un po’ più alto nel caso del passaggio di una persona che fa attività motoria correndo, pratica attraverso la quale espira sicuramente più droplet, ma il tempo di esposizione è comunque molto limitato considerata la velocità di un corridore.
Con un po’ di pazienza e con le buone pratiche si possono ridurre sensibilmente i rischi di contagio: mai toccarsi la faccia con le mani sporche, praticare il distanziamento fisico, evitare i luoghi affollati, ridurre le interazioni sociali e lavarsi di frequente le mani con il sapone, per almeno 20 secondi. Sul posto di lavoro, infine, si devono richiedere ai datori tutte le protezioni necessarie e gli accorgimenti per ridurre il rischio e garantire la propria sicurezza.